Regeneración tisular guiada con membrana reabsorbible y no reabsobible
Índice
Regeneración tisular guiada con membrana reabsorbible y no reabsobible por Gottlow, 1993. El principio Biológico de la terapia periodontal es la regeneración de los tejidos de soporte perdidos.
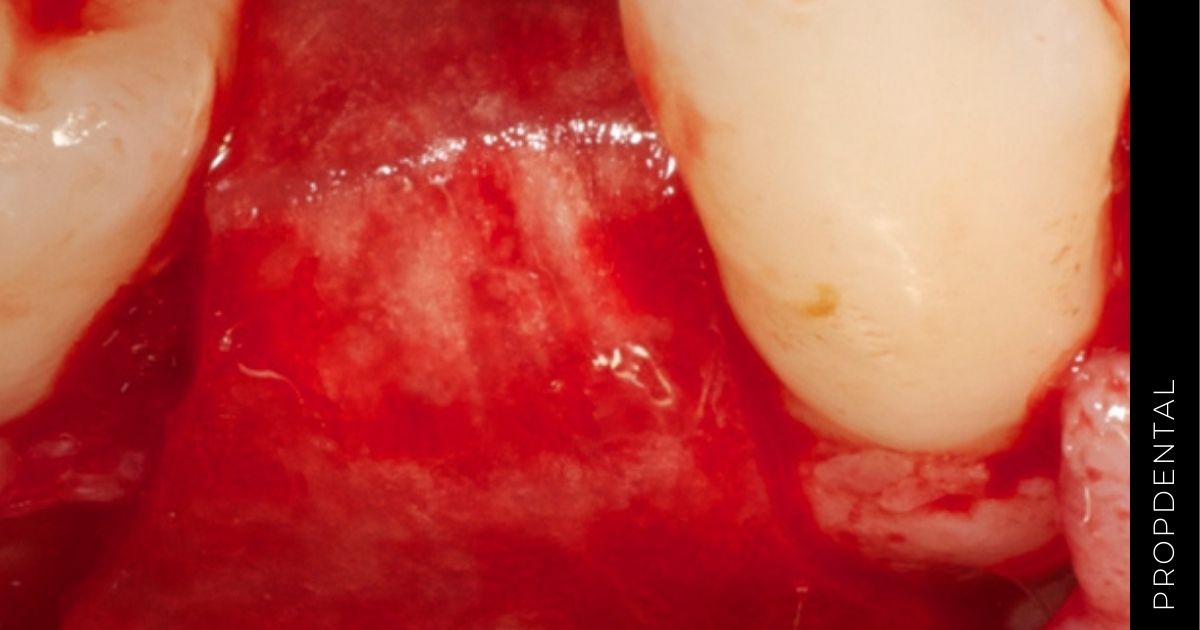
La regeneración tisular guiada implica la colocación de una barrera cubriendo el defecto periodontal de manera que el tejido gingival (epitelio y conectivo) no puede contactar con la superficie radicular durante el proceso de curación.
Se crea espacio entre membrana y superficie radicular que permite que las células del LPD produzcan una nueva inserción de tejido conectivo y que las células óseas produzcan hueso.
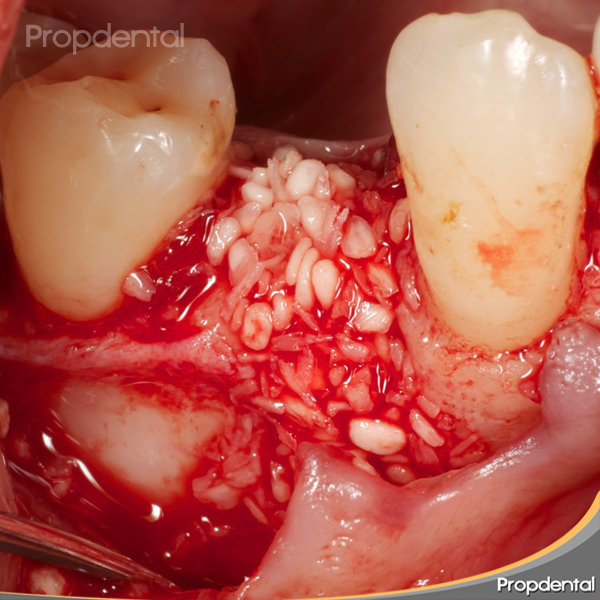
Diferentes estudios histológicos en animales y humanos han reportado nueva inserción de TC, ganancia de inserción y sondaje óseo en estudios clínicos a corto y largo plazo à se puede conseguir la formación de nuevo cemento con fibras de TC insertadas, así como la formación de hueso.
Nyman et al. ´82: trataron por primera vez un diente mediante el concepto de RTG, el defecto media 11 mm de la LAC a la base del defecto. Después de 3 meses, se exodonció el diente en bloque y se procedió al estudio histológico, el cual demostró nueva inserción de TC 7 mm coronales a la base del defecto.
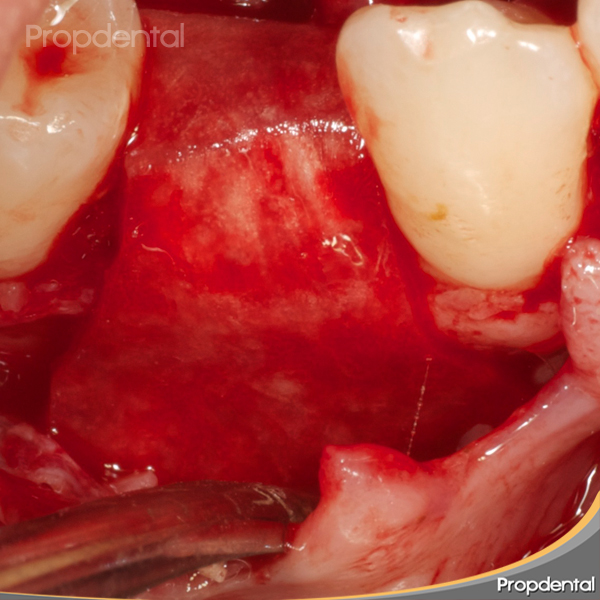
Gottlow et al.´86: Regeneración histológica, aunque con ciertas variaciones respecto a la cantidad de nueva inserción de TC, en 5 pacientes de 12. Variaciones podrían ser explicadas por las diferencias observadas en el LP remanente. Regeneración de hueso generalmente limitada a defectos angulares debido a que en estos defectos existe un espacio suficiente entre la membrana y el hueso para la repoblación de células formadoras de hueso.
Resultados a largo plazo
¿ Cuánto tiempo se mantiene la ganancia de inserción conseguida a lo largo del tiempo?
Gottlow et al. ´92 à Ganancia de inserción conseguida como resultado de regeneración ósea guiada, se mantiene hasta 5 años
Materiales de Barrera
• Primeras publicaciones se centraban más en los principios biológicos de la RTG que en la influencia de la membrana
• primeras membranas utilizadas à de celulosa y e- PTFE, porque permitían el paso de líquidos y nutrientes, pero no de células y podían esterilizarse
• Se colocaban cubriendo el defecto periodontal y se dejaban supragingivales (expuestas) para evitar entrada del TC y epitelio
• Epitelio podía migrar por los bordes apicales/laterales de la membrana y alcanzar el diente!à formación de una bolsa por fuera de la membrana + acumulación de placa bacteriana, infección, inflamación de los tejidos, recesión,…
• Función de la membrana estaba limitada a la migración del epitelio
Características Ideales de una Membrana
Biocompatible
Inertes (no tóxica/antigénica)
No producir o producir poca inflamación
Estériles
Crear un espacio
Oclusivas
Mantenerse en el tiempo
Fáciles de manejar
Membranas No Reabsorbibles
• Politetrafluoretileno expandido (e-PTFE)
– la primera en comercializarse para la RTG.
– utilizada en numerosos estudios en animales y humanos.
– consta de 2 partes:
o parte coronal con una microestructura abierta que permite la invaginación del TC.
o parte apical oclusiva que previene la invasión de los tejidos gingivales
– riesgo de infección en caso de exposición + necesidad 2º cirugía.
– exposición de la parte coronal debido a la recesión gingival à complicación frecuente.
Membranas Reabsorbibles
Colágeno:
– Utilizadas con éxito en estudios con perros y ratas.
– Estudios en humanos demuestran que tiene antigenicidad y formación de un epitelio largo de unión durante la cicatrización en todas las muestras (Tanner et al. 1988).
Ácido poliglicólico:
– Resultados prometedores en animales.
– Laurell et al. (1993) la utilizó en el tratamiento de RG en monos, observando que a las 4-6 semanas había migración epitelial y desintegración de la barrera. La RG, la exposición de la membrana y la inflamación de los tejidos fueron hallazgos clínicos frecuentes.
Ácido poliláctico:
– Magnusson et al. (1988) compararon el uso de estas membranas vs filtros en perros. Esta membrana resultó en una mayor ganancia de inserción.
• Se evita segunda cirugía
• Proceso de bioreabsorción siempre asociado a respuesta celular de los tejidos adyacentes, independientemente del tipo de regeneración (enzimas o hidrólisis). Respuesta inflamatoria debe ser mínima, reversible y no interferir con la regeneración
• Membrana de ácido poliláctico y un éster de ácido cítrico.
– Gottlow et al.´92 tto recesiones y defectos interprox en monos, observando que ganaban inserción y nuevo hueso. 1 año más tarde, Gottlow et al. ´93, también en monos, lo comparan con ePTFE y consiguen misma ganancia de hueso, pero > inserción con esta membrana
– Estudios en defectos intraóseos y defectos furcales en humanos (Laurell et al.´92 y Gottlow et al.´92) demuestran que se obtiene ganancia de inserción clínica, con muy poca incidencia de patología gingival, RG y exposición de la membrana. Necesarios más estudios clínicos para verificar su efectividad en RTG
CONCLUSIONES
• Nyman et al. (1982), fueron los primeros en hablar de RTG en humanos. Desde entonces se han realizado numerosos estudios clínicos y estudios experimentales en animales, llevando a la RTG a ser una realidad clínica. Además, sabemos que los resultados son estables a lo largo del tiempo
• Las primeras membranas utilizadas en RTG eran no reabsorbibles, pero éstas requerían de una 2ª cirugía. Las membranas reabsorbibles han eliminado la necesidad de realizar esta 2ª cirugía y además no interfieren con la regeneración
Autor
Autor del texto: Dr Dario Vieira Pereira
Licenciado en odontología. Se ha especializado con el Máster en Cirugía e implantología por la Universidad de Barcelona, y completó su formación con el Diploma de Estudios Avanzados en la Facultad de Odontología de la misma Universidad. Licenciado en Odontologia 1996-2001 Master de cirugía bucal e implantología bucofacial, Facultad de odontología, Universidad de Barcelona 2001-2004 Diploma de estudios avanzados del Doctorado con clasificación de excelente 2006.